

前言
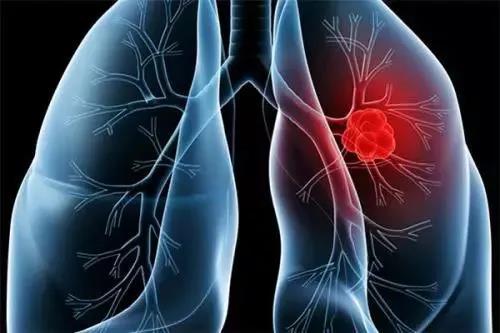
早期微小肺癌的5年生存率高达100%,发展到III期肺癌5年生存率仅为20%。因此将肺癌抑制在早期微小阶段,对于病人的生存与转归非常重要。就在昨日,京都大学发布的最新研究成果在微小肺癌手术领域可以说是历史性的突破。
什么是微小肺癌?
早期肺癌是指瘤体≤3cm的IA期肺癌,其中重点是≤1cm的0期原位癌(adenocarcinoma in situ,AIS)、lA1期的微浸润癌(minimally invasive adenocarcinoma,MIA),因瘤体仅在≤1cm的范围内,故又称微小肺癌,它们的5~10年术后生存率可达98%~100%。
而微小肺癌放任不管的话,就会发展成IIA期、IIB期、III期肺癌。这三种肺癌的5年生存率分别降为46%、36%、20%,因此提高0期肺癌的诊断率,及早彻底消灭微小肺癌,保证患者的生活质量和寿命,将肺癌诊断和治疗的关口前移,才是提高肺癌治疗水平和5年生存率的关键。
由于微小肺癌还处于早期,大家可能会认为治疗起来会很容易,不过实际情况并不是这样,癌细胞太过微小,手术中难以精准定位,常常会“误伤”附近正常组织,给患者带来不必要的负担。不过就在昨天,日本科学家带来了解决这一难题的根本方法。
最新研究成果
京都大学医学部的佐藤寿彦研究小组于15日宣布,他们通过在肉眼不可见的微小肺癌旁边植入微芯片,成功进行了胸腔镜手术。这是目前开发出的世界首个能准确检测微小肺癌患部位置的装置。切除部位更少,位置更精准、并且最大限度地保持肺功能完整。

佐藤寿彦副教授
肺癌手术一般来说需要利用X射线断层成像(CT)等事前探明癌细胞所在的部位。不过,就早期发现的10毫米以下微小癌来说,由于手术过程中一些操作使得肺部形状发生变化,手术时很难确定患部的准确位置,所以切掉周围一大块正常组织的事也时有发生。虽然目前也有在癌变部位注入色素进行切除的手段,不过色素也会有扩散的可能,因此在临床中实际意义并不大。
这次的芯片为直径1.8毫米,长7毫米的线圈状,当棒状天线接近芯片时会产生一种特别的声音,医生手术前先将芯片埋入癌变部位附近,并在胸部开孔插入天线。手术时就利用声音来源和胸腔镜画像共同判断位置。最终效果十分成功,可以说完全打破了以往手术定位难,创伤大的困境。
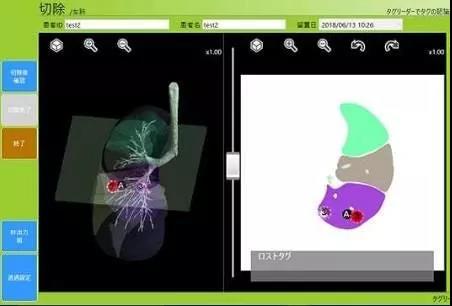
手术示意模型
今年9月,一位70岁的女性接受了微芯片手术,手术过程十分顺利,她目前身体状况也恢复良好。今后,该技术还有望用于乳癌手术。
主刀医生佐藤寿彦(前京都大学医学部副教授)说:“这是一种将日常生活中常见的微芯片应用于医疗器械的创新设备,我希望在不久的将来,全世界的肺癌手术都能用上这项技术,以造福更多的患者。”
